2. Indikationsstellung
Die Indikationsstellung zur gezielteren Untersuchung einschließlich einer Knochendichtemessung hängt von den individuellen Risikofaktoren ab und sollte gemäß dem aktuellen wissenschaftlichen Wissensstand erfolgen. Grundsätzlich ist eine frühzeitige Diagnosestellung bei der Osteoporose wichtig, denn hier werden in der Regel keine klinischen Beschwerden behandelt. Es wird vielmehr durch eine zweckmäßige Behandlung versucht, klinische Endpunkte (zum Beispiel Wirbelbruch, Femurfraktur) zu verhindern.
Die Indikation zur pharmakologischen Behandlung einer primären Osteoporose mit einem spezifischen Antiosteoporotikum zusätzlich zur Basistherapie wird anhand von Knochendichte (T-Wert), Alter und Geschlecht sowie unter Berücksichtigung individueller Risikofaktoren wie z.B. Grunderkrankungen oder der Einnahme von osteoporosebegünstigenden Arzneimitteln gestellt.
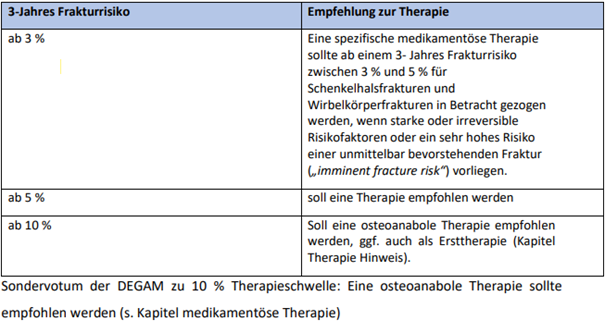
Bei einem 3-Jahres-Risiko für vertebrale und Schenkelhalsfrakturen = 5% liegt entsprechend der aktuellen Leitlinie des Dachverbands Osteologie (DVO) die Indikation zur Einleitung einer spezifischen Antiosteoporosetherapie vor.
Zwischen 3- und 5%igem Frakturrisiko/3 Jahre für vertebrale und Schenkelhalsfrakturen kann eine Therapie für Patientinnen und Patienten mit irreversiblen und/oder starken Risikofaktoren oder sehr hohem Frakturrisiko für eine bevorstehende Fraktur („imminentes Frakturrisiko“) in Betracht gezogen werden.
Bei einem = 10%igen Risiko besteht die Indikation zur osteoanabolen Therapie, welche von einem erfahrenen Arzt empfohlen werden sollte.
Tab. 1: Empfehlungen zu Therapieschwellenwerten
Weitere Indikationen sind T-Werte = -2,0 Standardabweichungen und osteoporotische Knochenbrüche oder die Einnahme von Aromatasehemmern oder Antiandrogenen. Beim Vorliegen gravierender Risikofaktoren (z.B. Immobilität, Organtransplantation, Kurzdarmsyndrom) ohne osteoporotische Brüche ist eine Calcium-Vitamin-D-Basistherapie und eine jährliche Knochendichte-Verlaufsmessung zweckmäßig.
Eine gezielte osteotrope Medikation zusätzlich zur Basistherapie ist gemäß DVO- Leitlinie bei einer systemischen Glukokortikoid-Dauerbehandlung zweckmäßig bei einer Dosis von = 7,5 mg Prednisolon-Äquivalente pro Tag und einer Behandlungsdauer von mehr als 3 Monaten (und T-Wert = -1,5 Standardabweichungen), oder wenn eine oder mehrere niedrigtraumatische Wirbelkörperfrakturen [nach den oben definierten Kriterien] vorliegen.
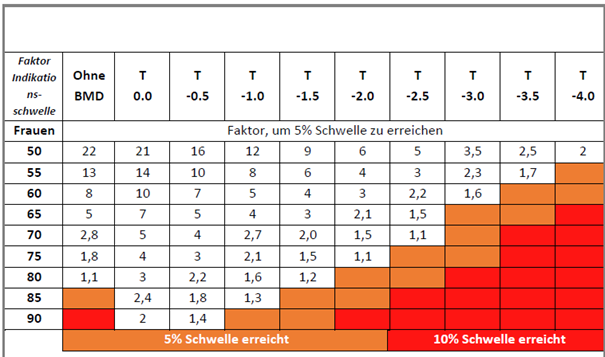
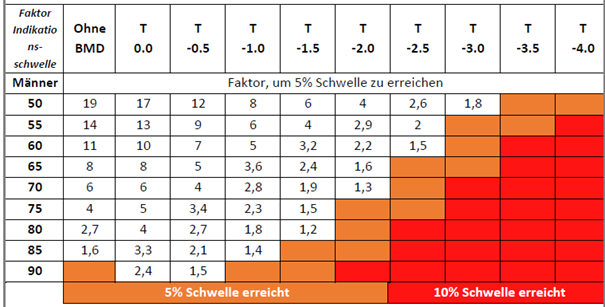
Die nachfolgenden Tabellen zeigen (nach Geschlecht getrennt) die Konstellationen für einen gegebenen T-Score, bei denen die 5 %-Therapieindikationsschwelle bei einem für 3 Jahre berechneten Frakturrisiko anzunehmen ist. Die Faktoren (Risikogradienten), die durch vorliegende Risikofaktoren erreicht werden müssen, sind in der Tabelle festgehalten. Farbig markiert ist der Bereich, in dem bereits bei Vorliegen eines gemessenen T-Scores alleine aufgrund des Alters und unter Berücksichtigung des Geschlechtes die Therapieschwelle erreicht ist.
In der DVO-Leitlinie sind darüber hinaus die Tabellen für die 3 %- und die 10 %- Therapieindikationsschwelle aufgeführt.
Es gibt keine direkte Evidenz für definierte Diagnoseschwellen und deren differentielle Auswirkung auf weitere Frakturen und das Befinden der Patientinnen und Patienten, sodass die begründeten Therapieschwellen verwendet werden können.
Tab. 2: 5 % Schwellenwerttabelle der DVO-Leitlinie zur Indikationsstellung einer medikamentösen Therapie der Osteoporose bei Frauen (nach Alter/BMD T-Score Gesamthüfte)
Für die Abschätzung des Frakturrisikos sollte das neue DVO-Risikomodell verwendet werden.
Ob eine Therapieschwelle erreicht ist, wird über Risikokonstellation und Knochendichte bestimmt. Hierfür befindet sich ein webbasiertes Tool in der Entwicklung.
Bis dieses zur Verfügung steht, kann man das Risiko an den in der DVO-Leitlinie aufgeführten Tabellen ablesen.
Bevor der Risikorechner verfügbar ist, müssen die zwei nicht aus der gleichen Risikogruppe stammenden stärksten Risikofaktoren anhand der Tabellen bestimmt werden.
Eine vom Berufsverband der Orthopäden und Unfallchirurgen/ BVOU kostenfrei zur Verfügung stehende App („Osteoporose Risiko Wissen“) trainiert das Verständnis der DVO- Leitlinie und die darin vermittelten Informationen zum Frakturrisiko
Eine zertifizierte Webanwendung befindet sich noch in der Entwicklung. Eine parallel zum Zertifizierungsprozess vorgesehene Validierung soll überprüfen bzw. bestätigen, dass das neue DVO-Modell dem alten sowie anderen verfügbaren Risikorechnern vorzuziehen ist [DVO, 2023, S. 186].
Alle randomisierten, kontrollierten klinischen Studien zeigen, dass das Risiko für das Auftreten neuer Knochenbrüche im Laufe der üblichen 3- bis 5-jährigen Osteoporosetherapie mit allen zugelassenen Antiosteoporotika sinkt, jedoch das Auftreten neuer Frakturen nicht gänzlich verhindert wird.
Da die Wirkung von Antiosteoporotika hinsichtlich der absoluten Risikoreduktion einer Fraktur eher gering ist, sollte im Einzelfall zusammen mit den Patientinnen/ Patienten abgewogen werden, ob der zu erwartende Nutzen der Frakturprävention einen möglichen Schaden überwiegt.
Die Osteoporosebehandlung sollte mindestens 3 bis 5 Jahre erfolgen, bevor eine Pause der Antiosteoporotika-Therapie geprüft wird. Daher ist die Adhärenz der Patienten ein wichtiger Punkt in der medikamentösen Osteoporosebehandlung.